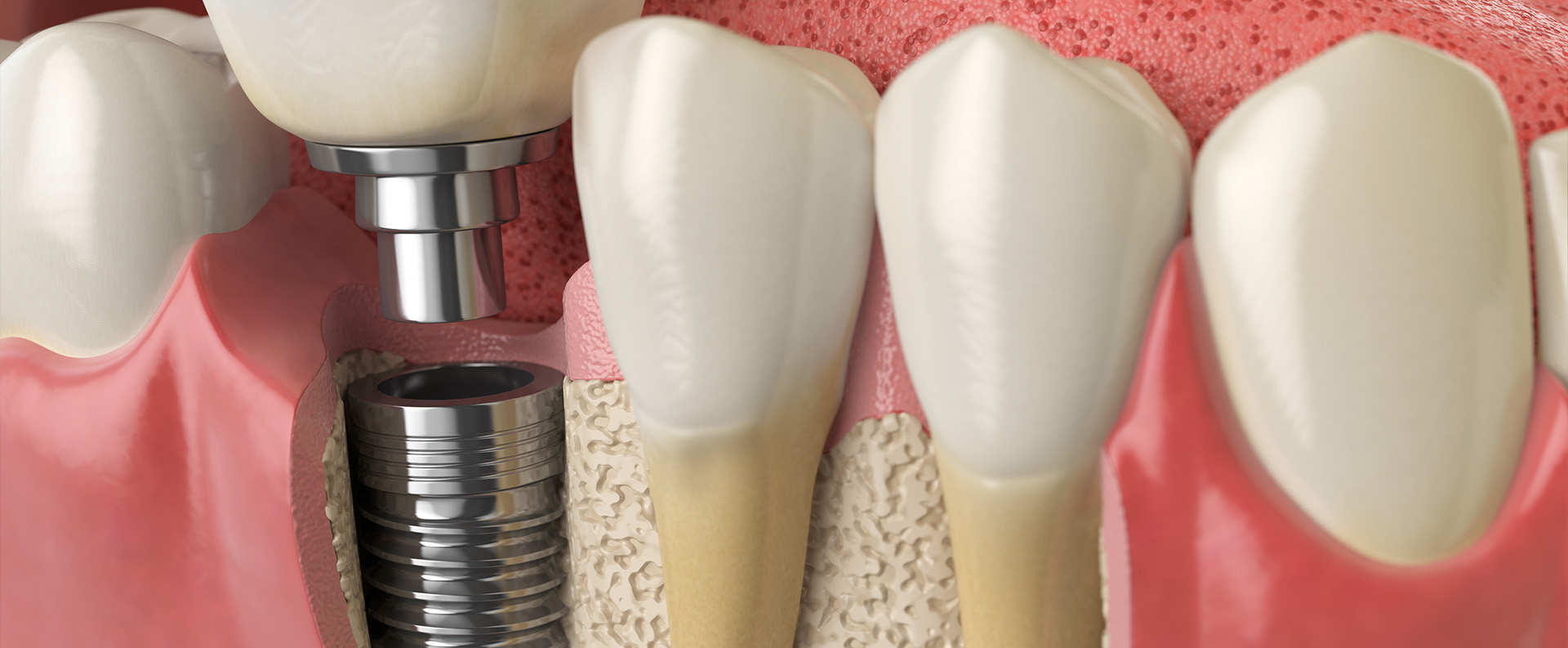
La osteointegración no es un fenómeno binario, sino el resultado de la interacción entre la biología del huésped, las características del implante, la técnica quirúrgica y la carga funcional. El fracaso temprano, ya sea por ausencia de osteointegración o por pérdida del implante en los primeros meses, suele estar relacionado con alteraciones en la fase de cicatrización ósea y con factores de riesgo bien descritos. En este texto se revisan los principales determinantes que condicionan el éxito o el fracaso de la cicatrización de un implante, desde una perspectiva técnica y basada en la evidencia.
Factores sistémicos del paciente
Índice de Contenidos
Tabaquismo
El tabaco se asocia de forma consistente con una mayor tasa de fracaso tanto temprano como tardío de los implantes, especialmente en el maxilar superior y en zonas injertadas. Entre los mecanismos implicados se incluyen:
- Vasoconstricción y peor perfusión tisular
- Aumento del estrés oxidativo y de los radicales libres
- Alteración de la función de fibroblastos y osteoblastos
- Mayor colonización bacteriana del surco periimplantario
En la mayoría de estudios y metaanálisis, el tabaquismo se asocia a un incremento significativo del riesgo de fracaso en comparación con no fumadores.
Control glucémico en diabetes
No es la diabetes en sí misma, sino el grado de control glucémico, el factor determinante para la cicatrización de los implantes. La hiperglucemia mantenida se asocia con:
- Formación de productos de glicación avanzada
- Alteración de la angiogénesis y del remodelado óseo
- Mayor susceptibilidad a la infección
- Respuesta inflamatoria aumentada en los tejidos periimplantarios
En pacientes con buen control metabólico las tasas de éxito pueden ser comparables a las de sujetos sin diabetes, mientras que en pacientes con mal control se observa un incremento claro de complicaciones.
Osteoporosis y fármacos antirresortivos
La disminución de la densidad ósea puede afectar a la estabilidad primaria del implante, aunque la evidencia sobre el impacto aislado de la osteoporosis es heterogénea. Más relevante es el uso de fármacos antirresortivos:
- Bisfosfonatos u otros antirresortivos a dosis bajas por vía oral pueden asociarse a un riesgo bajo, pero requieren individualización
- Bisfosfonatos u otros antirresortivos a dosis oncológicas o por vía intravenosa se relacionan con un mayor riesgo de osteonecrosis y problemas de cicatrización
La decisión de colocar implantes en estos pacientes debe basarse en el tipo de fármaco, la dosis acumulada y la patología de base.
Otros factores sistémicos relevantes
- Tratamientos inmunosupresores, como corticoides crónicos o determinados biológicos
- Radioterapia de cabeza y cuello con dosis altas, especialmente en mandíbula
- Trastornos hematológicos o del colágeno que afecten a la capacidad reparadora tisular
En estos casos puede verse comprometida tanto la respuesta ósea como la calidad de los tejidos blandos.
Factores locales y del lecho receptor
Cantidad y calidad ósea
La calidad ósea influye en la estabilidad primaria y en el comportamiento del hueso durante el fresado. Tanto los huesos muy densos como los muy poco densos pueden aumentar el riesgo de fracaso si no se adapta el protocolo:
- Hueso muy denso puede dificultar el control de la temperatura durante el fresado
- Hueso muy blando puede limitar la estabilidad primaria
La altura y la anchura insuficientes obligan a recurrir a técnicas de aumento óseo que añaden complejidad biológica y potenciales fuentes de variabilidad en la cicatrización.
Lecho infectado o inflamación activa
La colocación de implantes en presencia de infección o inflamación activa aumenta el riesgo de fracaso. Situaciones de riesgo incluyen:
- Lesiones periapicales no resueltas
- Infecciones endodónticas activas
- Periodontitis no controlada
Estas condiciones pueden favorecer la aparición de lesiones periimplantarias tempranas y comprometer la osteointegración. Es esencial controlar la infección antes de la cirugía implantológica.
Historial de periodontitis
Los pacientes con periodontitis previa presentan mayor prevalencia de mucositis periimplantaria y periimplantitis, así como mayor probabilidad de pérdida de implantes a medio y largo plazo. La historia de periodontitis se considera uno de los factores de riesgo más consistentes en patología periimplantaria y exige un plan de mantenimiento estricto.
Técnica quirúrgica
Sobrecalentamiento óseo
El trauma térmico durante el fresado puede provocar necrosis ósea y comprometer la osteointegración. Factores de riesgo son:
- Uso de fresas desafiladas
- Velocidad excesiva sin irrigación adecuada
- Irrigación insuficiente o mal dirigida
- Tiempo de fresado prolongado en hueso muy denso
El control térmico durante la preparación del lecho es un aspecto crítico de la técnica.
Estabilidad primaria insuficiente
La estabilidad primaria del implante es especialmente relevante en protocolos de carga inmediata, pero también en carga diferida. Depende de:
- Diseño del implante
- Densidad ósea
- Técnica de fresado y grado de subpreparación
Una estabilidad primaria deficiente aumenta la probabilidad de micromovimientos por encima del umbral biológico y puede conducir a la formación de tejido fibroso en lugar de hueso maduro.
Posicionamiento tridimensional y manejo de tejidos
Una posición excesivamente vestibular, una angulación incorrecta o la pérdida de la cortical vestibular pueden traducirse en dehiscencias óseas, recesiones de tejidos blandos y exposición temprana de las espiras. Aunque la osteointegración pueda producirse, el resultado biológico y estético puede ser inaceptable.
Diseño del implante y superficie
Macrogeometría del implante
La macrogeometría influye en la estabilidad primaria y en la distribución de cargas. Implantes cónicos con roscas más agresivas pueden ser ventajosos en hueso de menor densidad, mientras que diseños con roscas menos agresivas pueden ser adecuados en hueso denso si se controla la preparación del lecho.
Superficie del implante
Las superficies tratadas han demostrado acelerar la formación de contacto hueso implante y mejorar la osteointegración, especialmente en huesos de menor densidad. No obstante, superficies más rugosas pueden ser más susceptibles a la colonización bacteriana si se produce exposición o pérdida de tejidos blandos.
Manejo de la carga funcional
Carga inmediata frente a carga diferida
La carga inmediata puede ser predecible siempre que se cumplan ciertos criterios, como estabilidad primaria adecuada y control oclusal. El riesgo aumenta cuando se combina baja estabilidad primaria con carga precoz, debido al incremento de micromovimientos en la interfase hueso implante.
Sobrecarga oclusal
La evidencia sobre la sobrecarga como factor aislado de pérdida es menos concluyente, pero se considera relevante cuando se combina con inflamación periimplantaria. Una planificación protésica inadecuada, contactos excéntricos mal controlados o bruxismo no tratado pueden aumentar la carga sobre el implante y favorecer la pérdida ósea marginal.
Microbiota, higiene y mantenimiento
Control de placa y mantenimiento periimplantario
La acumulación de biofilm y la ausencia de programas de mantenimiento estructurados se asocian con mucositis y periimplantitis, principales causas de pérdida a medio y largo plazo. Un protocolo de mantenimiento específico para implantes es esencial, especialmente en pacientes con factores de riesgo.
Perfil del paciente de riesgo
- Fumadores
- Pacientes con periodontitis previa
- Pacientes con higiene deficiente o dificultades para realizarla
- Pacientes con baja adherencia a las revisiones de mantenimiento
En estos perfiles la probabilidad de complicaciones periimplantarias es mayor y la vigilancia debe ser más estrecha.
Factores iatrogénicos y de planificación
Planificación deficiente
Una planificación insuficiente puede comprometer tanto la cicatrización como la rehabilitación protésica. Errores frecuentes incluyen:
- No respetar distancias mínimas entre implantes y dientes adyacentes
- No valorar adecuadamente el volumen óseo disponible
- No integrar la información del CBCT en la planificación
Desajuste entre plan quirúrgico y plan protésico
La colocación de implantes sin integrar un proyecto protésico claro puede derivar en angulaciones complejas, ejes de carga desfavorables y necesidad de componentes protésicos extremos, lo que aumenta el riesgo mecánico y biológico a medio plazo.
Conclusión
Los implantes que no cicatrizan bien rara vez fracasan por un único motivo. Habitualmente existe una combinación de factores sistémicos, locales, quirúrgicos, protésicos y de mantenimiento. Entre los factores de riesgo más consistentes se encuentran el tabaquismo, la periodontitis previa, el mal control glucémico, los problemas de calidad o volumen óseo, la técnica quirúrgica traumática y la falta de un mantenimiento adecuado.
Un enfoque riguroso requiere una selección cuidadosa del paciente, una planificación tridimensional basada en el proyecto protésico, una técnica quirúrgica poco traumática, un manejo de la carga adaptado a la estabilidad primaria y un programa de mantenimiento específico para implantes.